https://pixabay.com/es/photos/search/artritis/?manual_search=1
La artritis reumatoide, enfermedad crónica y autoinmune
Normalmente, las células del sistema inmunológico (leucocitos o linfocitos) están encargadas de proteger y defender nuestro cuerpo; sin embargo, hay ocasiones en las que estas células inician una guerra contra su propio batallón, atacando las articulaciones y partes que las rodean, lo que produce inflamación y dolor. Esta enfermedad autoinmune es conocida como artritis reumatoide, la cual es progresiva y puede llegar a ser incapacitante.
Cuando una persona tiene esta enfermedad, sus articulaciones se inflaman, se modifica su estructura ósea, los huesos pueden desgastarse como si una parte sufriera una muesca, se produce deformidad y, en palabras simples, los huesos se pegan. Esto hace que una persona pierda la capacidad para moverse, por lo que, algunas actividades tan simples de la vida diaria como tomar una cuchara, abrir un frasco, levantarse sin apoyo de una silla, vestirse, cepillarse los dientes o caminar, se tornan una labor titánica.
Esta enfermedad afecta principalmente a mujeres: por cada tres mujeres enfermas hay un varón. No es una enfermedad exclusiva de adultos o población geriátrica —como erróneamente se piensa—, ya que puede presentarse en niños, jóvenes y adultos, aunque es más común entre la cuarta y quinta década de la vida.
Recibir el diagnóstico resulta devastador para el paciente, quien inicia un duelo y, como es de esperarse, emprende un proceso de aprendizaje de la enfermedad. Si logra entenderla, se mantendrá informado, seguirá el tratamiento y podrá implementar cambios en el estilo de vida para tener un buen control de la enfermedad. En este proceso, surgen dudas y, en algunas ocasiones, en la búsqueda de respuestas la información que se encuentra puede resultar contradictoria, lo cual, lejos de despejar sus inquietudes, los confunde más. Es así como el paciente se enfrenta a un sinfín de mitos, por lo que es importante aclararlos y fortalecer el conocimiento de los aspectos que permiten tener una mejor calidad de vida para quienes tienen esta enfermedad.

¿Cómo inicia la artritis reumatoide?
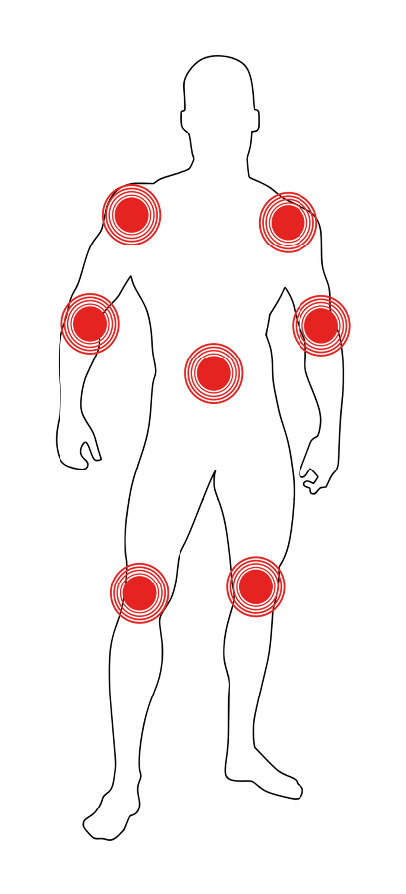
Los pacientes comienzan a sentir dolor articular y es común escucharlos decir: «tengo reumas o reumatismo»; cuando este síntoma se prolonga más allá de seis semanas, ya no es normal. Por las mañanas, suelen despertar con una sensación de entumecimiento generalizado o solo en las manos y, a veces, necesitan de 30 minutos a una hora para poder moverse sin rigidez e iniciar sus actividades. Las articulaciones pequeñas de las manos son las más afectadas y, generalmente, suelen afectarse ambas manos. A esto se le llama simetría y bilateralidad, y se caracteriza por un aumento de volumen, a la vez que las articulaciones suelen estar calientes o hinchadas (proceso de inflamación: rubor, calor y edema). Cuando estos síntomas han aparecido y el paciente no alcanza mejoría con el uso de medicamentos antiinflamatorios o analgésicos de uso común, es necesario acudir con un médico de primer contacto o con un reumatólogo (especialista en este tipo de enfermedades).
Existen pruebas de laboratorio que permiten hacer el diagnóstico, tales como el factor reumatoide, los anticuerpos anti péptido cíclico citrulinado (anti-CCP), la VSG (velocidad de sedimentación globular), y la prueba de proteína C reactiva. Estos estudios son accesibles y solo se requiere de una muestra sanguínea.
Las causas de la artritis reumatoide son diversas. Por ejemplo, la genética tiene un papel fundamental, ya que se ha observado en gemelos idénticos y en individuos de raza blanca ciertos genes responsables de la enfermedad. Por otro lado, además de la predisposición genética, debe haber una interacción con un factor ambiental —llamaremos antígeno a este factor externo al cuerpo— que pueden ser virus o bacterias, los cuales llegan a producir una infección. Cuando estos procesos infecciosos (respiratorios, digestivos, de cavidad oral o tracto urinario y genital) se repiten, las bacterias se consideran artritogénicas, es decir, que pueden inducir inflamación articular. Algunos ejemplos de estas bacterias son Helicobacter pylori, Salmonella, Shigella, Yersinina, Campylobacter y algunas bacterias anaerobias de cavidad oral. Recientemente, se ha identificado que el haber tenido COVID-19, puede relacionarse con la aparición de artritis reactiva y, en algunos casos, con artritis reumatoide.
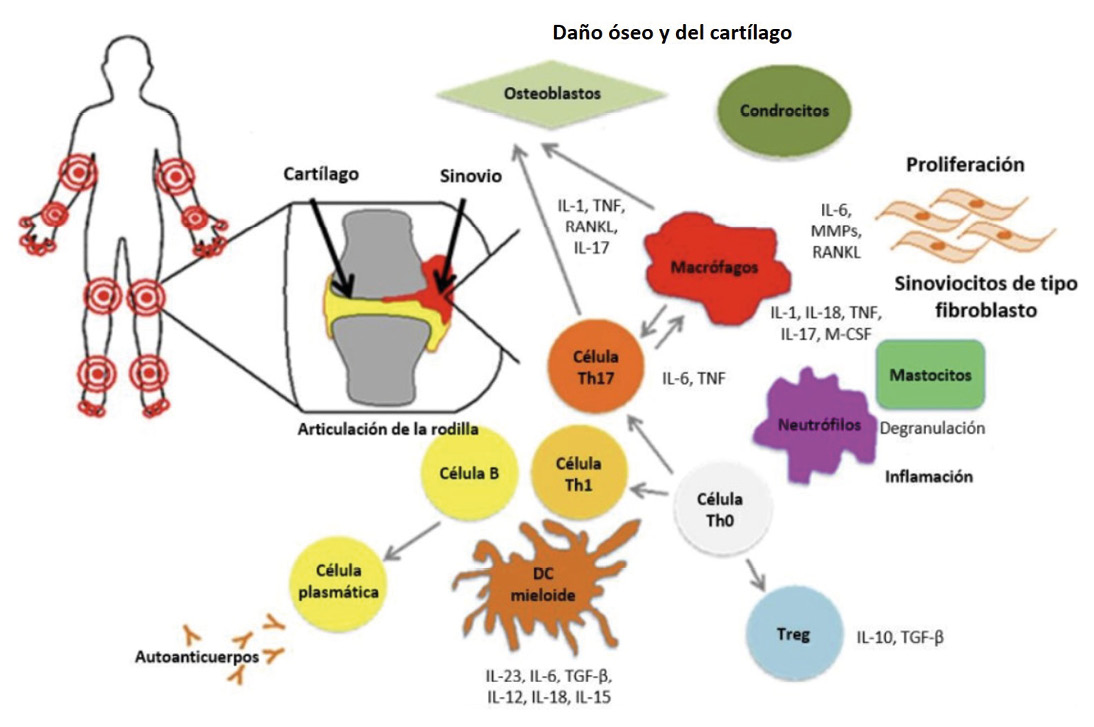
Diferentes vías celulares y de producción de sustancias inflamatorias que se producen durante la artritis reumatoide. Esquema tomado y adaptado de Evans H. (CMCBI, Ushani Srenathan, CIBCI, King´s College London, Reino Unido, British Society for Inmunology).
Otro factor muy importante es el consumo de tabaco, el cual aumenta el riesgo de padecer enfermedades reumáticas. Desde hace 20 años, se conoce la relación que existe entre el tabaco y la artritis reumatoide, y se considera que hasta un 20 % de los casos de esta enfermedad son secundarios al tabaco, aunque también influyen el tiempo y el hábito tabáquico. El tabaquismo produce un fenómeno que se llama citrulinización, que es la producción de una sustancia llamada péptido cíclico citrulinado, el cual produce la enfermedad y hace que sea mucho más severa. Asimismo, el humo del tabaco contiene altas cantidades de radicales libres que dañan moléculas importantes del organismo, como el ADN, lo que produce mutaciones o activación de las enfermedades autoinmunes. Mientras el paciente continúe fumando es más probable que persista la inflamación articular.
A continuación, describimos algunos de los mitos y de las realidades relacionadas con la artritis reumatoide.
Comer carne roja produce dolor e inflamación articular en pacientes con artritis reumatoide. FALSO. Es un mito en el caso de la artritis reumatoide. Esta falsa idea de que cuando alguien es diagnosticado con esta enfermedad debe de dejar de comer carne roja, tiene su origen en otra enfermedad llamada gota, producida por el aumento en el ácido úrico, el cual se incrementa en personas que ingieren abundantes proteínas de origen animal (exceso de purinas las cuales derivan de carnes rojas). A los pacientes con gota, se les indica disminuir el consumo de carne roja, pero en el caso de los pacientes con artritis reumatoide no es así. La alimentación de pacientes con artritis reumatoide debe ser balanceada con todos los grupos de alimentos, incluida la carne roja.
Cambios bruscos de temperatura frío-calor o viceversa producen reumas. FALSO. La artritis reumatoide no se produce por fluctuaciones en la temperatura. Es bien conocido que en el invierno el dolor articular puede ser mayor, o bien en lugares de mucha humedad el dolor puede incrementarse en pacientes con artritis reumatoide, esto es debido a que en las articulaciones existen barorreceptores y termorreceptores. Pero de eso a que el cambio de frío a caliente produzca la enfermedad, no es así, ya comentamos brevemente que es una enfermedad multifactorial (genéticos y ambientales) y un proceso de autoinmunidad.
Tener reumas es igual a tener artritis reumatoide. FALSO. Existen más de 250 enfermedades reumáticas. Para poder diagnosticar el tipo exacto de artritis, es necesario acudir con profesionales de la salud dedicados al estudio y tratamiento de las enfermedades reumáticas, siendo el reumatólogo el especialista. Dependiendo del tipo de artritis se prescribe el tratamiento adecuado y oportuno que evitará que las enfermedades reumáticas dejen secuelas y limitaciones en los movimientos.
Mi madre tenía artritis reumatoide, por lo tanto, todos sus hijos tendrán la enfermedad. FALSO. La artritis reumatoide no es una enfermedad de herencia directa, lo verdadero es que los descendientes de alguien que padece la enfermedad, sí están más propensos a desarrollarla, con un riesgo de dos a tres veces mayor que otras personas donde no existe el antecedente familiar.
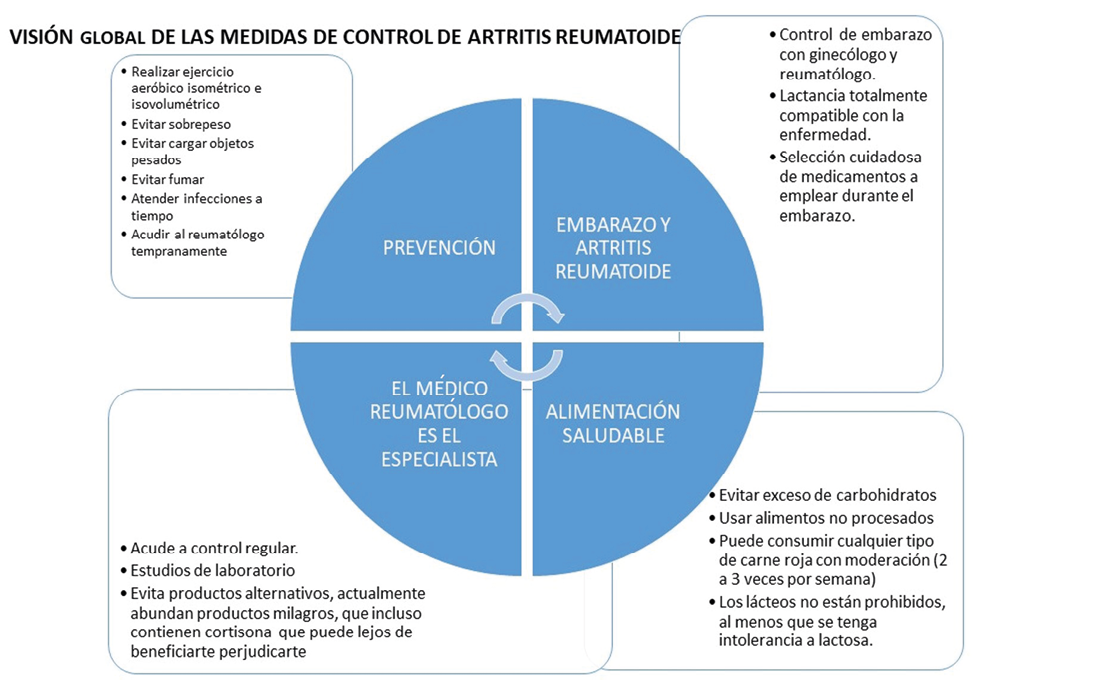
Un paciente con artritis reumatoide no debe hacer ejercicio. FALSO. Solamente durante un episodio agudo de artritis se indica no realizar actividad física. Cuando la crisis de inflamación articular desaparece, se retoma la actividad física. Los pacientes con artritis reumatoide deben tener una rutina de acondicionamiento físico, con ejercicios aeróbicos de bajo impacto, isométricos e isovolumétricos, es decir, que fortalecen músculos y que mejoren la función cardiovascular sin usar ejercicios de carga o de fricción articular.
Una mujer con artritis reumatoide no puede tener hijos. FALSO. Las pacientes con artritis reumatoide pueden embarazarse y llevar un proceso normal. Incluso se describe que las hormonas generadas durante el embarazo producen una mejoría clínica en un 75 % de las mujeres embarazadas con artritis reumatoide.
La mujer embarazada con artritis reumatoide no debe tomar medicamentos para tratar su enfermedad por posibles daños al bebé. VERDAD A MEDIAS. Existen ciertos medicamentos que están contraindicados durante el embarazo por la capacidad de producir malformaciones al feto, como el metotrexato® y la leflunomida®, por lo que no deben administrarse bajo ninguna circunstancia según la FDA (Administración de alimentos y medicamentos de Estados Unidos de América). Hay otros medicamentos para el control de la artritis reumatoide que son seguros para el feto, por lo que una paciente embarazada con esta enfermedad debe estar en seguimiento por su reumatólogo para ajustar el tratamiento y emplear los medicamentos seguros durante el embarazo y la lactancia. No deben suspender su tratamiento de manera abrupta y sin supervisión, ya que generaría un incremento en el riesgo de recaída de la enfermedad.
Es una enfermedad que no tiene cura. VERDADERO. La artritis reumatoide es una enfermedad crónica y degenerativa que hasta el momento no tiene un tratamiento que genere curación. Los medicamentos controlan la enfermedad y llevan al paciente a un estado de remisión, es decir, estar sin síntomas y que sus análisis tengan valores muy bajos de sustancias inflamatorias. El arsenal de tratamiento en la artritis reumatoide es bastante amplio, se cuentan con muchos medicamentos que permiten que el enfermo logre el control de la enfermedad y que evite complicaciones. Se ha llegado al punto de tener medicamentos altamente especializados llamados terapia biológica.
En conclusión, la artritis reumatoide es una enfermedad frecuente con un retraso en el diagnóstico de dos a tres años. Es importante diagnosticarla lo más pronto posible, ofrecer el tratamiento adecuado y evitar la deformidad y la pérdida de la función articular. Los pacientes con artritis reumatoide, así como las personas de su entorno familiar y social, debemos estar informados con respecto a los cuidados generales de la enfermedad, ya que no hay mejor medicina para llevar una enfermedad que el conocimiento de la misma.
Yesenia Ambriz-Murillo. Estudiante del Programa de Maestría en Ciencias de la Salud, Facultad de Ciencias Médicas y Biológicas «Dr. Ignacio Chávez», Universidad Michoacana de San Nicolás de Hidalgo. Morelia, Michoacán.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Virginia Angélica Robinson-Fuentes. Profesora e investigadora del Programa de Maestría en Ciencias de la Salud, Facultad de Ciencias Médicas y Biológicas «Dr. Ignacio Chávez», Universidad Michoacana de San Nicolás de Hidalgo. Morelia, Michoacán.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Para Saber Más:
Alcaide, L., Torralba, A. I., Eusamio Serre, J., García Cotarelo, C., Loza, E., y Sivera, F. (2020). Current State, Control, Impact and Management of Rheumatoid Arthritis According to Patient: AR 2020 National Survey. Estado, control, impacto y manejo actual de la artritis reumatoide según los pacientes: Encuesta nacional AR 2020. Reumatología Clínica, S1699-258X(20)30243-https://doi.org/10.1016/j.reuma.2020.10.006
Cardiel, M. H., Díaz-Borjón, A., Vázquez del Mercado Espinosa, M., Gámez-Nava, J. I., Barile Fabris, L. A., Pacheco Tena, C., Silveira Torre, L. H., Pascual Ramos, V., Goycochea Robles, M. V., Aguilar Arreola, J. E., González Díaz, V., Alvarez Nemegyei, J., González-López, L.delC., Salazar Páramo, M., Portela Hernández, M., Castro Colín, Z., Xibillé Friedman, D. X., Alvarez Hernández, E., Casasola Vargas, J., Cortés Hernández, M., … Mexican College of Rheumatology (2014). Update of the Mexican College of Rheumatology guidelines for the pharmacologic treatment of rheumatoid arthritis. Reumatología Clínica, 10(4), 227-240. https://doi.org/10.1016/j.reuma.2013.10.006
Lin, Y. J., Anzaghe, M., & Schülke, S. (2020). Update on the Pathomechanism, Diagnosis, and Treatment Options for Rheumatoid Arthritis. Cells, 9(4), 880. https://doi.org/10.3390/cells9040880
