
El descubrimiento de los antibióticos fue una de las principales batallas ganadas por el humano
contra los microorganismos patógenos, ya que, gracias a ellos, millones de vidas han sido
salvadas. Sin embargo, esta realidad está siendo opacada por la maravillosa, pero también
temible, capacidad de los microorganismos de adaptarse y de crear resistencia. Según
reportes de la Organización Mundial de la Salud (OMS), se estima que para el año 2050
habremos perdido esta guerra debido a que nuestra creación ya no servirá para tratar
infecciones ¿Tendremos alguna oportunidad de ganar? ¿Podremos enfrentar a los patógenos?
¿Cuál es la estrategia que los hace ser tan poderosos?
Conociendo al enemigo
Hasta el momento se han descrito aproximadamente 145 800 especies de
microorganismos, cuya forma de interactuar con el mundo y con los humanos, es variada.
Alrededor del seis por ciento conforman el grupo de los patógenos, que son todos los
microorganismos dañinos para el humano y causantes de enfermedades, enemigos constantes
que amenazan nuestra vida.
Los patógenos siempre han deseado conquistarnos, han desarrollado mecanismos de
adaptación para sobrevivir a distintos ambientes, dando lugar a poblaciones bacterianas
inmunes a los medicamentos que originalmente las mataban. Este fenómeno ha sido
denominado por la OMS, como resistencia a los antimicrobianos, y lo ha clasificado como el
tercer problema más importante de salud pública del siglo.
Resistencia bacteriana: Mecanismos de defensa
A lo largo de los años hemos controlado los ataques de los patógenos gracias al
desarrollo de los antibióticos, medicamentos diseñados para destruirlos. Dependiendo del tipo
de antibiótico y del microorganismo que se quiere aniquilar, será la estrategia empleada. Ante
este ataque, las bacterias cuentan con cuatro mecanismos de defensa o resistencia generales.
•Inactivación del antibiótico. Las bacterias liberan enzimas que degradan o modifican la
estructura del medicamento y, a su vez, las propiedades químicas del mismo.
•Modificación del sitio de acción del antibiótico. A través de mutaciones en el ADN
bacteriano, interfieren en la estructura o agregan grupos químicos a la proteína receptora del
antibiótico, impidiendo la unión del mismo.
•Bombas de eflujo. Son canales que expulsan al antibiótico fuera de la bacteria para mantener
concentraciones bajas. Al mismo tiempo, pueden modificar la permeabilidad de sus membranas
para reducir la absorción del medicamento.
•Reemplazo o desvío del sitio de destino. Algunos antibióticos tienen como objetivo inactivar
ciertas enzimas en las bacterias, por otro lado, las bacterias actúan ante ellos desviando la
acción hacia objetivos de estructura similar, pero que no les causan daño.
Estrategias genéticas: Transmisión de poderes
Las bacterias tienen la capacidad de desarrollar, adquirir y transmitir sus
mecanismos de resistencia, adaptándose con ello a la presencia de antibióticos. Lo hacen a
través de dos estrategias genéticas: mutaciones en el cromosoma (espontáneas, estables y
de transmisión vertical de generación en generación) e intercambio de genes de resistencia
por transferencia horizontal a través de distintos procesos. Esta última vía, le permite a la
bacteria adquirir resistencia sin haber estado en contacto con los antibióticos.
Factores de virulencia: La armadura de las bacterias
Una vez aclarados los mecanismos de defensa de las bacterias, es momento de hablar de
su forma de ataque. Su objetivo es colonizarnos y lo consiguen en cuatro pasos
fundamentales: invasión del huésped, colonización del tejido, daño del tejido y evasión de las
defensas del huésped.
En cada uno de esos pasos, las bacterias deben ir equipadas con ciertas herramientas
que les permitan realizar la acción, es decir, requieren de una armadura especial para cada
situación. Estas armas son llamadas factores de virulencia y cada uno tiene una función
específica; solo a través de la acción combinada de los factores de virulencia, se logra un
proceso de infección exitoso.
Como ejemplos de factores de virulencia hablaremos de los flagelos, estructuras que le
otorgan movilidad a los patógenos, permitiéndoles buscar nutrientes y emigrar a sitios con
condiciones más favorables; son necesarios para la invasión del huésped. Una vez que
encuentran el sitio ideal, utilizan armas de adherencia para establecerse y penetrar en las
células de su huésped, y una vez que se internan, comienzan a replicarse, esto es llamado
colonización del tejido. Después de lograr la colonización, requieren alimentarse, y para ello
utilizan ciertos factores como los sideróforos, sustancias que les permiten captar hierro, el cual
es esencial para su crecimiento. Finalmente, iniciarán una batalla por la competencia de
nutrientes con su huésped, por lo que utilizarán factores de virulencia que causen daño a los
tejidos, generalmente son toxinas.
Durante todo el proceso infeccioso, los patógenos deben procurar constantemente evadir
la respuesta inmune, uno de los factores más utilizados para ello son las cápsulas, una ligera
lámina de polisacáridos que actúa como protección de la pared celular, y también es utilizada
para evitar la acción de los antibióticos. Cada especie bacteriana tiene sus propios factores
de virulencia, algunas tienen herramientas o mecanismos más poderosos que otras y de estos
dependerá el daño causado.
Sistema de detección de quorum: El caballo de troya bacteriano
Una bacteria, aun teniendo todos los mecanismos de defensa, transmisión y ataque, es
incapaz de sobrevivir o hacer daño por sí sola, necesita actuar de manera colectiva para
regular su comportamiento y llevar a cabo funciones básicas como la reproducción y la
adaptación a los constantes cambios del medio donde se desarrollan. Para cumplir estos
objetivos, utilizan un sistema de comunicación con el cual se van informando unas a otras,
cómo es el lugar en donde se encuentran y qué herramientas necesitan para enfrentarlo.
Este sistema de comunicación está formado por dos elementos principales, uno lo
conforman moléculas químicas llamadas autoinductores que son la representación del
mensaje, y otro son los receptores de estas moléculas que representan el buzón.
Para comunicarse, cada bacteria envía un mensaje con una instrucción que permanece
en el medio en donde habitan, como si se subiera información a la nube; en este espacio se
empiezan a acumular muchos mensajes, la cantidad de mensajes son el reflejo del tamaño
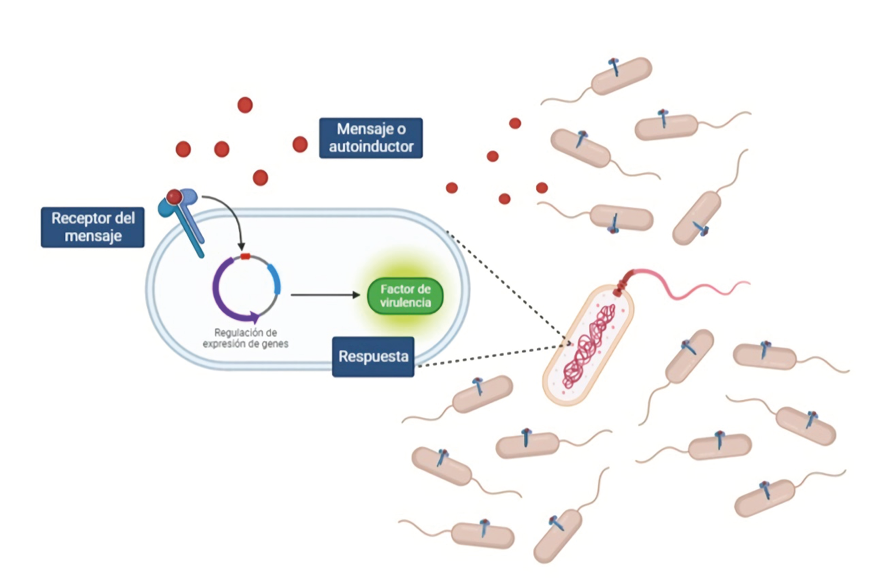
de la población bacteriana. Así, cuando se alcanza un número grande de mensajes,
indicando la misma instrucción, las bacterias son capaces de detectarlo a través de sus
receptores e interpretarlo como «Somos muchas y estamos listas». Ante esta señal, se
activará la expresión de un determinado gen, el cual se va a encargar de llevar a cabo la
instrucción contenida en el mensaje.
Dicho de otra forma, el sistema de comunicación bacteriano permite activar o inactivar la
expresión de un conjunto de genes que darán como resultado la posesión de una herramienta
bacteriana específica que les permitirá mantenerse en un nuevo ambiente o llevar a cabo una
determinada función. Específicamente para el ataque, las instrucciones indican a los genes que
en ese momento las bacterias deben tener ciertos factores de virulencia, dependiendo de la
etapa de infección en la que se encuentren.
A este tipo de comunicación se le denomina sistema de detección de quorum, es decir,
se requiere un número específico de bacterias para que haya una respuesta al mensaje
enviado. Esto representa una ventaja durante el proceso infeccioso, ya que les permite evadir
la respuesta inmune de su hospedero. Si el ataque iniciara con una población muy pequeña,
lo más probable es que los soldados del sistema inmune los destruirían fácilmente. Pero
utilizando este sistema, las bacterias logran entrar, crecer, reproducirse e invadir a su
enemigo de una manera muy silenciosa, para cuando este logra darse cuenta del ataque, ya
hay un número grande de bacterias preparadas con una armadura capaz de defenderse y
hacer daño.
El futuro de esta guerra bacteriana está en nuestras manos
Es evidente que la guerra contra nuestros enemigos será eterna, pero no tenemos por qué
perderla. La OMS ha emitido una alerta a toda la comunidad en búsqueda de soluciones, para
ello necesitamos conocer los dos puntos clave que han agravado el problema y sobre los
cuales podemos tener acción: el uso inapropiado de antibióticos y la falta de tratamientos
infecciosos en la actualidad.
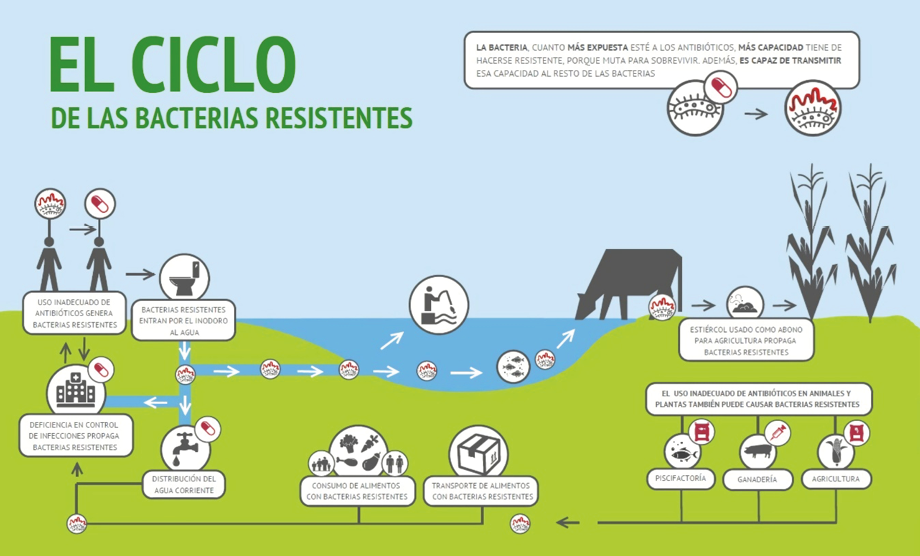
Los dos principales consumidores de antibióticos son la ganadería, que representa hasta
un ochenta por ciento de los consumidores totales, y el sector salud. El consumo en estos dos
sectores produce desechos que forman un ciclo que ocasiona que haya presencia de
antibióticos en todo el ambiente: suelos, agua, e incluso en los alimentos y en los peces que
consumimos, ocasionando que bacterias, aún sin haber tenido contacto con antibióticos, ahora
posean genes de resistencia a ellos.
En el caso del uso para tratamientos infecciosos, se deben implementar medidas que
involucren a gobiernos, médicos y pacientes. Es necesario mejorar los sistemas de salud,
las técnicas de diagnóstico, fomentar la prevención y, como pacientes, evitar los tratamientos
incompletos y la automedicación.
En el sector ganadero, controlar el consumo es más complejo, porque su uso está
determinado por la creciente demanda de alimentos a nivel mundial. La mayoría de los
antibióticos consumidos en este sector, no es para tratar infecciones, sino que generalmente se
administra para engorda y como medida preventiva por las condiciones de hacinamiento en las
que suelen tener al ganado. Para tratar este problema, es necesario poner en marcha
reformas en la distribución de alimentos y la manera en la que los producimos, así como
contemplar nuevas técnicas como la ganadería agroecológica y también, nosotros como
consumidores, debemos de replantearnos nuestros hábitos y fuentes de consumo.
Por otro lado, debemos aceptar el hecho de que la manera en la que actualmente
abordamos las infecciones, ya no es la apropiada. Es cierto que los antibióticos fueron nuestra
arma de oro durante muchas décadas, pero es momento de dejar de abrazar este triunfo y
dirigirnos a la búsqueda de nuevos tratamientos y tecnologías.
El panorama actual nos muestra que nos estamos dirigiendo a una derrota inminente ante
nuestros maravillosos enemigos; sin embargo, esto no es del todo cierto, podemos aprender de
la forma colectiva en la que ellos trabajan y en la que hacen frente a sus adversidades. Si
realizamos acciones globales donde todos nos involucremos y hagamos mejoras en la parte
que nos corresponda, podremos seguir en la batalla.

Maricarmen Corona-Vázquez. Estudiante del Programa de Doctorado en Ciencias
Biológicas (Unidad Biotecnología) del Centro de Investigación Científica de Yucatán
(CICY) del CONAHCYT. Egresada de la Universidad Nacional Autónoma de México con
el grado de Maestra en Ciencias del Mar. Mis investigaciones están orientadas en la
bioprospección de productos naturales de diversas especies. En la actualidad, mi trabajo
busca adaptar nuevas tecnologías de investigación, incluida la metabolómica, para
mejorar y acelerar los métodos convencionales utilizados en el estudio de metabolitos
secundarios. Mi tesis doctoral está centrada en la identificación de inhibidores naturales
de factores de virulencia bacteriana.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Cárdenas-Perea M.E., Cruz y López O.R., Gándara-Ramírez J.L., Pérez-Hernández M.A. (2014). Factores
de virulencia bacteriana: La «inteligencia» de las bacterias. Elementos, 94(21), 35-43.
https://elementos.buap.mx/directus/storage/uploads/00000001145.pdf
Marquina-Díaz D. y Santos de la Sen A. (2010). Sistemas de quorum sensing en bacterias. Reduca
(Biología). Serie Microbiología, 3(5), 39-55. http://revistareduca.es/index.php/biologia/article/view/820/835
World Health Organization. (2022). Global report on infection prevention and control. Geneva: World Health
Organization. Licencia: CCBY-NC-SA 3.0 IGO. ISBN 978-92-4-005116-4.
https://www.who.int/publications/i/item/9789240051164
